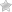Кровь на туалетной бумаге после дефекации


Одним из тревожных симптомов заболеваний кишечника является кровь при дефекации. Даже незначительные выделения крови могут сигнализировать о серьезных проблемах со здоровьем, поэтому не следует пренебрегать визитом к специалисту.
Оглавление:
Характеристика кровотечения из прямой кишки
Цвет выделений и их характер могут стать решающим фактором при определении многих заболеваний. По характеру кровотечение при дефекации можно разделить на:
Кровь в стуле может быть видимая или скрытая, ярко-красная, бордовая или черная. Причины анальных кровотечений различны, начиная с безобидных раздражений желудочно-кишечного тракта, заканчивая такими серьезными патологиями, как геморрой или колоректальный рак.
Иногда кровь в стуле может быть незаметной вооруженным глазом – скрытое кровотечение. Обнаружить ее можно только при проведении исследования кала на скрытую кровь.
Кровянистый стул – ярко-красная кровь из ануса, смешанная с калом, либо сгустки крови. Ректальное кровотечение свидетельствует о проблемах с толстым или прямым кишечником, анусом.
Цвет крови зависит от источника кровотечение: чем ближе он находится к анальному отверстию, тем ярче оттенок крови. Поэтому при повреждении слизистой сигмовидной или прямой кишки наблюдается ярко-алая кровь, поперечной – темно-красная.
Иногда наблюдается кровь при дефекации черного цвета, имеющая неприятный запах. Черный, дурно пахнущий, смолянистый кал называется мелена. Он возникает в случаях, когда кровь долгое время находится в толстом кишечнике, и бактерии, находящиеся в ней, разложились на химические вещества (гематин), имеющие черный цвет.
Мелена – кровотечение из верхних отделов ЖКТ, может сигнализировать о наличии язвы желудка или 12-перстной кишки, либо о наличии язвы тонкого кишечника.
- злокачественные или доброкачественные опухоли желудочно-кишечного тракта;
- неспецифический язвенный колит;
- гранулематозный энтерит (болезнь Крона);
- дивертикулы кишечника.
- язвы и эрозии желудка или 12-перстной кишки;
- флебэктазия (варикоз вен пищевода);
- прием некоторых медикаментов и ядовитых веществ;
- злокачественные новообразования органов ЖКТ.
Заболевания, симптомом которых является кровотечение
Многие мужчины и женщины жалуются на приемах у проктолога: «хожу в туалет по большому с кровью, чем это может быть вызвано?». Действительно, очень важно определить природу кровотечения, ведь только так можно навсегда избавиться от него.
Кровь из анального отверстия может свидетельствовать о наличии заболеваний желудочно-кишечного тракта, внутренних органов или являться признаком наличия инфекционного процесса.
Анальная трещина
Очень болезненный недуг, основным признаком которого являются резкие боли при дефекации, выделения крови, спазм анального сфинктера.
Геморрой
Если вы заметили, что после туалета по большому остается кровь на туалетной бумаге, рекомендуется пройти диагностику на предмет выявления геморроя. Два неотъемлемых признака этой болезни:
- выпадение узлов из анального канала;
- выделения крови.
Геморрой возникает вследствие застойных явлений в венах, расположенных в тазовой области, ухудшения питания венозных стенок кислородом. Вены, длительное время переполненные кровью, растягиваются, увеличиваются геморроидальные узлы, которые в последующем истончаются, образуются мелкие ранки, эрозии, разрывы. Именно они и вызывают такой симптом, как кровь при дефекации.
Отличительной чертой геморроидального кровотечения является то, что кровь выделяется только во время испражнения или сразу после него. Это могут быть скудные капли на туалетной бумаге после дефекации, либо довольно интенсивное, обильное кровотечение, приводящее к развитию железодефицитной анемии.
Прочими признаками геморроя являются:
- чувство дискомфорта в области заднего прохода;
- болевые ощущения в период обострения;
- жжение и зуд в аноректальной зоне.
Полипы
Полипами называются образования слизистой оболочки толстой кишки, возвышающиеся над ее уровнем. Внешне они выглядят как бугорки красноватого или желтоватого цвета, поверхность которых покрыта слизью.
По сути, полипы являются предраковым заболеванием, так как длительное их существование в кишечнике чревато развитием злокачественных опухолей.
Проблема в том, что полипы во многих случаях протекают бессимптомно, и обнаруживаются совершенно случайно. Симптоматика наблюдается в основном при присоединении воспаления или повреждении целостности полипа. В этом случае характерны диарея, с выделением крови и слизи. Постепенно развивается истощение и малокровие.
Если полипы расположены в начальном сегменте кишечника, во время дефекации они могут выпадать, ущемляться, давать кровотечение.
Дивертикулит
Дивертикулы – мешковидные образования кишечной стенки, локализующиеся в толстой или тонкой кишке. Они протекают бессимптомно, однако, чреваты развитием серьезных осложнений, среди которых:
- Кишечное кровотечение – появляется кровь после дефекации, алая или в виде сгустков. Одновременно появляется общая слабость, бледность, отмечается гипотензия. Вместе с кровотечением отмечаются боли в животе, запоры или диареи.
- Непроходимость кишечника – является результатом нарушения проходимости каловых масс через кишечник в месте нахождения дивертикул.
- Перитонит (гнойное воспаление брюшины) – развивается вследствие попадания содержимого кишечника в брюшную полость через отверстие в стенке дивертикула.
Язвенная болезнь
Сопровождается следующими симптомами:
- болевые ощущения вверху живота. Появляется боль при чувстве голода и после приема пищи исчезает, носит пронзительный, ноющий характер;
- усиленное чувство голода;
- тошнота;
- вздутие живота, метеоризм;
- изжога, отрыжка.
При отсутствии терапии возникает хроническая рвота с кровью, а также кровь при дефекации – признаки внутреннего кровотечения, опасного для жизни человека.
Неспецифический язвенный колит, гранулематозный энтерит
Эти воспалительные болезни кишечника имеют схожие симптомы, среди которых;
- болевые ощущения в правой или левой части живота;
- туалет с кровью, аноректальное кровотечение;
- артрит;
- спондилит;
- кожные высыпания;
- потеря веса;
- лихорадочное состояние.
При отсутствии терапии этих заболеваний характерны поражения глаз, печени, сердца, тромболитические осложнения.
Флебэктазия
Это нарушение преимущественно возникает на фоне заболеваний печени, тромбоза или сдавления воротной вены, вызывающих портальную гипертензию, т.е. повышение давления в воротной вене. Из-за затруднения кровотока вены пищевода удлиняются, расширяются, извиваются, образуя варикозные узлы и микроразрывы, сопровождающиеся кровотечением.
Согласно статистике, у мужчин заболевание встречается в два раза чаще, чем у женщин. Другими его симптомами являются:
- отрыжка;
- изжога;
- дискомфорт и тяжесть в области груди;
- затрудненное проглатывание пищи;
- учащенное сердцебиение.
Онкологические заболевания
Кровь при дефекации может свидетельствовать о наличии злокачественного новообразования в толстом кишечнике. Особенно насторожиться следует, если кровотечение сопровождается такими симптомами, как:
- нарушения стула: диарея и запоры;
- коликообразные боли в животе;
- появление лентовидного кала;
- метеоризм;
- прочие признаки, характерные для онкопатологий: утомляемость, потеря веса, одышка.
Прочие причины
Кровотечение при дефекации может иметь и другие причины:
- У женщин его причиной может быть эндометриоз толстой кишки.
- Кровь в кале у взрослого может быть результатом ангиодисплазии – нарушения роста и повышенной хрупкости сосудов вследствие старения организма.
- Глистные инвазии – часто кровотечение сопровождается зудом в заднем отверстии.
- Заболевания крови – лейкемия, тромбоз брыжейки.
- Ишемический колит – патология, развивающаяся вследствие нарушения кровоснабжения в стенке кишки.
- Нередко причиной ректального кровотечения становятся инфекции: шигеллез (дизентерия), амебная дизентерия, балантидиаз.
Кровь в кале у детей и подростков имеет те же причины, что у взрослых. У малышей первых лет жизни наличие крови в стуле может свидетельствовать о:
- лактазной недостаточности;
- аллергической реакции на молочный белок;
- кишечных аномалиях (болезнь Гиршпрунга);
- длительных запорах.
Что делать?
Выделение крови во время и после дефекации – всегда тревожный симптом, требующий участия грамотного специалиста. Без диагностического обследования выявить первопричину этого явления невозможно, а, соответственно, и провести адекватное лечение.
Незамедлительно обратитесь к специалисту, если:
- вы не первый раз заметили кровь после дефекации, и еще не обращались к врачу, независимо от характера и обильности кровотечения;
- у вас наблюдается интенсивное кровотечение, которое не проходит на протяженииминут;
- у вас плохая наследственность (есть случаи в анамнезе наследственного полипоза, колоректального рака и пр.);
- помимо кровотечения наблюдаются такие симптомы, как боль в животе, головокружение, повышение температуры, рвота, слабость;
Какой врач может помочь при кровотечении из анального отверстия? Такими проблемами занимается проктолог, однако, во многих случаях пациенты нуждаются в консультациях и других специалистов: терапевта, хирурга, эндокринолога.
Для постановки диагноза могут потребоваться следующие виды диагностики:
- визуальный осмотр врачом;
- инструментальные виды диагностики: ректоскопия, ано-, колоно-, ирригоскопия, гастродуоденоскопия;
- лабораторные исследования: анализ крови, кала, в том числе исследование на скрытую кровь для выявления внутреннего кровотечения.
Метод лечения зависит от окончательного диагноза и общего состояния больного. Это может быть консервативная или радикальная терапия.
Многие, ошибочно считают кровь при дефекации, особенно без боли, симптомом несерьезным, не требующим незамедлительной консультации специалиста. Однако следует понимать, что она может свидетельствовать о наличии предраковых и онкологических заболеваний. Лучше своевременно обследоваться и убедиться, что у вас нет серьезной патологии.
Здравствуйте, если у вас во время стула появляется кровь, то это может свидетельствовать о многих заболеваний толстой кишки.
Для того чтобы знать точно, и не тратить деньги и время на самолечение того чего у вас нет, необходимо проконсультироваться с проктологом! В настоящее время существует множество малоинвазивных лечений, которые дают практически 100% результат, и вы не занимаетесь ерундой в виде мазей и свечей которые в принципе дают лишь временный результат. Живите свободно, без ограничений, и позабудьте о каждодневном введении свеч и мазей, чувствуйте себя комфортно.
Выделение крови при опорожнении – причины
Наличие крови при дефекации не является нормой, поэтому при обнаружении подобной картины следует отнестись к этому с максимальной серьезностью. Иногда человек откладывает визит к доктору, находя массу причин: работа, нехватка времени либо банальное стеснение.
Тем не менее, болезнь продолжает прогрессировать и каждый поход в туалет заканчивается тем, что на туалетной бумаге невооруженным глазом видны следы крови. Боли может не наблюдаться вовсе.
Многие люди, оказавшиеся в подобной ситуации, интересуются: «К какому врачу идти, если вместе со стулом выделяется кровь?».
Лучше всего записаться на прием к проктологу, чтобы провести исследование прямой кишки. Кроме того, рекомендуется посетить гастроэнтеролога для исключения патологии органов желудочно-кишечного тракта.
Общий анализ крови поможет выяснить картину возможной кровопотери (показатели гемоглобина), а анализ кала на скрытую кровь и компрограмму даст понять, насколько тяжело протекает заболевание.
Причины патологического состояния
На самом деле наличие крови при дефекации является громким сигналом определенного заболевания. Чтобы выяснить точное происхождение патологического состояния, необходимо проконсультироваться у лечащего врача.
Причины, которые приводят к появлению крови в стуле:
- трещины прямой кишки, проктит, геморроидальные узлы около анального отверстия;
- полипы, доброкачественные или злокачественные опухоли прямой кишки;
- болезнь Крона (воспалительный процесс желудочно-кишечного тракта), язвенный колит в стадии обострения;
- кишечная инфекция (дизентерия, амебиаз, гастроэнтерит и пр.);
- тромбоз кишечника, включающий в себя патологию сосудов и брыжейки;
- гельминтоз;
- цирроз печени, открытая язва желудка или двенадцатиперстной кишки;
- иногда – дисбактериоз.
Существует закономерность: чем ярче кровь в каловых массах, тем ближе расположен очаг болезни.
Бактериям свойственно придавать стулу темный оттенок, таким образом, при патологии ЖКТ микроорганизмы успевают в период прохождения перевариваемой пищи «внести свою лепту», поэтому на выходе больной отмечает насыщенно-вишневый окрас.
А вот при заболевании кишечника кровь всегда будет ярко-алой, ведь источник расположен совсем рядом и цветовой оттенок просто не успевает измениться.
Кровь в стуле при беременности: почему она бывает?
Очень часто будущие мамочки в ожидании чуда сталкиваются с такой проблемой, как выделение крови при дефекации. И хотя в самом кале это обнаружить сложно, однако на туалетной бумаге отчетливо видны ярко-красные следы после проведения очищающей процедуры. Чаще всего этот симптом отмечается при запорах.
Причины развития запоров при беременности:
- В связи с набором массы тела у женщины может отмечаться низкая физическая активности. Застой крови в малом тазу приводит к неполноценному прохождению каловых масс по толстому кишечнику.
- Недостаток потребляемой жидкости. При наличии отеков гинекологи нередко рекомендуют сократить количество выпиваемой воды; впоследствии это может привести к сухости кала и последующему травмированию стенки кишечника.
- Повышение уровня прогестерона в крови. Этот гормон оказывает влияние на перистальтику кишечника, нарушая его полноценную работу.
Все вышеперечисленные состояния приводят к трещинам заднего прохода, которые при повреждении кровоточат и болят.
Наличие крови после опорожнения является неблагоприятным симптомом в период беременности. Нарушение гемостаза может отразиться на малыше негативным образом.
Кал с прожилками крови у ребенка
Иногда бывает так, что в испражнениях маленького ребенка наблюдательная мама увидела наличие крови. На что может указывать этот симптом?
Чаще всего это возникает из-за трещин заднего прохода, которые появляются вследствие запора. Как правило, это болезненное прохождение каловых масс, поэтому малыш обязательно об этом сообщит плачем или чрезмерным кряхтением. Затвердение стула может возникнуть из-за неправильного питания, дисбактериоза или малоподвижного образа жизни.
Кроме того, кровь в горшке или на памперсе может появиться, если у малыша имеется аллергия на коровье молоко или присутствует лактозная недостаточность. Также подобное состояние могут вызвать и более «взрослые» заболевания, о которых мы говорили выше.
Как лечить?
Без консультации доктора и сдачи анализов говорить об определенном лечении бессмысленно. Прежде всего, необходимо выяснить, из-за какого заболевания стала появляться кровь после дефекации. Так, при банальном запоре назначается специальная диета и физические упражнения.
Если виновником стал геморрой, то рекомендуются свечи, а иногда и операция. Чем лечить инфекцию наверняка знают многие, ведь здесь схема проста: антибиотики и регидратационная терапия.
При онкологии рекомендована хирургическая операция параллельно с химиотерапией и лучевым воздействием.
Если у больного наблюдается сильное кровотечение, то следует немедленно вызвать бригаду скорой помощи, а до их приезда обеспечить покой и в область промежности положить пузырь со льдом.
Причины крови при запоре у взрослых. Что делать для профилактики и лечения

Для здорового человека, дефекация 1 — 2 раза в день является абсолютной нормой.
Но если опорожнение не происходит более 48 часов, то это считается запором.
В основном такое состояние формируется из-за сбоев регуляции активности кишечника.
Если на определенном участке (например, в сигмовидной кишке) происходит задержка продвижения каловых масс, то начинается образование патологии.
В таком случае, после долгого застоя, во время дефекации на туалетной бумаге может появиться кровь. В основном это случается из-за травмирования твердыми комочками кала слизистой кишечника.
Но иногда запор с кровью у взрослых людей свидетельствует о серьезных заболеваниях желудочно – кишечного тракта.
Обратите внимание, чем ярче окрас крови, тем повреждение ближе к анальному отверстию.
Черный оттенок выделений с резким запахом (мелена) указывает на кровотечение в верхних сегментах ЖКТ, такое явление ни в коем случае нельзя оставлять без внимания, так как потребуется врачебная помощь. Кровь из толстой кишки, будет темно-бордового цвета. Из прямой или сигмовидной — алого.
Кровь при запоре. Основные причины
Самостоятельно установить причину невозможно, так как патологий, при которых наблюдаются ректальные кровотечения очень много. Некоторые из них:
- дисбактериоз;
- геморрой;
- дизентерия;
- язва 12-перстной кишки либо желудка;
- цирроз печени;
- анальные трещины;
- добро/злокачественные новообразования в прямой кишке, полипы;
- болезнь Крона (воспаление ЖКТ);
- различные формы гельминтоза;
- язвенный (неспецифический) колит;
- тромбоз пищевода или кишечника;
- амебиаз и другие кишечные инфекции.
Причины запора и появления крови на туалетной бумаге при беременности
Будущие мамы в период вынашивания ребенка, часто (особенно в последнем триместре) сталкиваются с такой неприятной проблемой, как запор с кровью.
Чтобы исключить угрозу состоянию плода, необходимо сразу проконсультироваться с лечащим врачом.
Но в большинстве случаев, данное явление объясняется несколькими провоцирующими факторами, которые легко предотвратить, если правильно скорректировать режим дня и ежедневный рацион.
- Стремительный набор веса снижает двигательную активность, и как следствие этого, нарушается кровообращение в малом тазу. По этой причине каловые массы застаиваются в толстом кишечнике.
- Появление отеков при беременности вынуждает сократить объем потребляемой жидкости.
Очень часто это приводит к сухости кала, и во время его движения стенки прямой кишки травмируются.
- Повышается уровень гормона – прогестерон в составе крови. Он влияет на перистальтику кишечника, расстраивая его работу.
- Некоторых препараты (например, поливитамины или железо) могут окрашивать кал в темный цвет. Если после перерыва в приеме лекарств не происходят изменения, скорее всего это связанно с патологиями ЖКТ.
Диагностика
Если после запора кровь на туалетной бумаге появляется часто у взрослого и тем более ребенка, обратитесь к врачу для проведения диагностических процедур и установления точного диагноза.
Это позволит своевременно начать лечение и не запустить болезнь.
Специалист проведет ряд исследований:
- Опрос, при котором будут установлены особенности течения патологии и возможные причины развития.
- Визуальный осмотр на наличие анальных трещин.
- Сбор анализов – ОАМ, ОАК, бак. Анализ кала и коагулограмма.
- УЗИ брюшной полости.
- Рентгеноскопия кишечника – для выявления застоев каловых масс и их непроходимости, поиск новообразований, геморроя и трещин.
- Колоноскопия, проводится при несостоятельности вышеописанной процедуры.
Лечение
Терапия будет различной и зависит от поставленного диагноза, поэтому конкретных советов по ее проведению быть не может.
Причина и возможное лечение
- Кишечная непроходимость, язвы, новообразования. Cрочная госпитализация в хирургическое или онкологическое отделение.
- Язвенный колит (легкой и средней степени). Назначение лекарственных препаратов и специальной диеты от запоров.
- Геморрой или травмы заднего прохода. Зависит от степени тяжести, может проводиться амбулаторно и при помощи оперативного вмешательства.
Профилактические меры
- Применение слабительных средств или клизмы при запоре.
Важно понимать, что данная мера не может быть постоянной, так как существует риск привыкания и дальнейшей несостоятельности самостоятельной дефекации.
- Каждодневное выполнение физических упражнений.
- Своевременное лечение патологий ЖКТ.
- Соблюдение диеты, она включает в себя продукты, которые имеют мягкое послабляющее действие.
Необходимо обеспечить поступление в организм нужного количества клетчатки, она благотворно влияет на перистальтику кишечника и снижает риск развития дисбактериоза.
В постоянном рационе должны присутствовать продукты преимущественно растительного и молочного происхождения. Предотвратить появление запоров с кровью, а также полностью справиться с ними, помогут:
- свекла;
- инжир;
- кефир;
- чернослив, курага;
- отруби;
- йогурты, айран;
- тыква;
- овсяная и ячневая каша;
- семя льна;
- свежие овощи и фрукты.
На время выздоровления откажитесь от сильно острой, копченной пищи, снизьте потребление мучных изделий, полуфабрикатов, картофеля и риса.
При отсутствии серьезных патологий, справиться с запором поможет корректное питание и активный образ жизни.
Интересное видео
Рекомендуем посмотреть следующее видео:
О чем говорит кровь на туалетной бумаге после дефекации и что делать?
Зачастую человек, пребывающий в постоянной суматохе своей рабочей деятельности и личной жизни, не замечает у себя периодически возникающих болей в животе.
Результатом такого невнимательного к себе отношения впоследствии оказывается неприятный симптом в виде крови на туалетной бумаге каждый раз после дефекации.
Только половина, обнаружившая у себя такую неприятность, обращается к проктологу для обследования.
Вторая же половина просто ждет самостоятельного разрешения проблемы, чем запускает процесс разрушения организма, поскольку кровь из кишечника может сигнализировать о наличии серьезных проблем, включая даже рак прямой кишки.
Следы крови на бумаге — повод для паники?
Следы крови на туалетной бумаге не всегда сопровождаются болевыми ощущениями. Случается, что человек чувствует себя хорошо, даже отлично, но вот кровавые выделения из кишечника не дают покоя.
Разумеется, к появлению крови в каловых массах предшествуют какие-либо причины, например, длительный запор или диарея.
Представленные факторы приводят к образованию травмы слизистой оболочки кишечника либо образованию анальной трещины.
Статистические данные указывают на тот факт, что в 70-80% случаев кровь из кишечника сигнализирует о развитии геморроя.
Здесь часто можно обнаружить характерные следы и на нижнем белье, что происходит после подъема тяжестей.
Нередко кровь появляется у беременных женщин – этот симптом является основополагающим для обращения к врачу, поскольку алые выделения могут говорить о серьезном давлении матки на кишечник.
Причины возникновения кровотечения
Прежде чем обращаться к проктологу для обследования, следует внимательно присмотреться к цвету крови и отследить время или причины ее появления.
Такие действия необходимы для утонения диагноза – специалист обязательно задаст приведенные выше вопросы.
Причины появления крови из кишечника могут подразделяться на два основных критерия, когда боли ощущаются в животе или заднем проходе. Это основной упор для дальнейшего обследования.
Итак, после выявления на туалетной бумаге следов крови необходимо присмотреться внимательнее к ее цвету и консистенции.
Эти факторы могут указывать на наличие определенного заболевания, где выделяют:
- Если кровь алого цвета и смешана с каловыми массами – это прямое подтверждение развития геморроя или образования трещины заднего прохода.
- Кровь алого цвета может оставаться на туалетной бумаге и при простом «промачивании» без акта дефекации – подобные признаки могут говорить о наличии у больного внутреннего геморроя, трещины и даже рака прямой кишки.
- Следы алой крови и слизи на нижнем белье также указывают на развитие геморроя уже на поздних стадиях, где также может диагностироваться выпадение прямой кишки.
- Следы алой крови на нижнем белье без дополнительных выделений и без предшествующих аспектов для их образования (например, подъема тяжестей) говорят на развитие рака прямой кишки.
- Если кровь на нижнем белье проявляется со слизью и смешана с калом, скорее всего, у человека развивается язвенный колит, проктит, могут отмечаться полипы и опухоли прямой кишки.
- Зачастую при ишемическом колите или дивертикулезе может происходить массивное кровотечение.
- Нередко больной жалуется специалисту на наличие кала черного цвета, что проявляется с определенной регулярностью или постоянно – подобные признаки указывают на кровотечение расширенных вен пищевода, развитие цирроза печени, язву и даже рак желудка.
Специалисты настоятельно рекомендуют обращаться за помощью каждый раз при малейших представленных проявлениях.
Сопутствующая симптоматика
Как уже было упомянуто выше кровотечение сопровождается болями в животе или заднем проходе.
Но зачастую присутствует и симптоматика несколько иного характера, когда кровотечение может указывать на развитие определенного заболевания:
- массовое кровотечение может сопровождаться пониженным артериальным давлением, бледностью кожей и головокружением, такие признаки могут указывать уже на существенную кровопотерю;
- при геморрое или трещине анального отверстия больной испытывает спазмы сфинктера;
- длительный понос может указывать на развитие инфекционного заболевания балантидиаз;
- схваткообразные боли в животе часто становятся симптомами язвы, язвенного колита, образования опухоли в кишечнике, а также дизентерии;
- наличие повышенной температуры тела говорит о том, что у больного прогрессирует определенное инфекционное заболевание.
При наличии сопутствующих симптомов больной обязательно должен обратиться к проктологу для диагностики, поскольку инфекционные заболевания могут оказаться опасными для окружающих.
Что делать при выделении крови
Как уже было описано выше, при выделении крови из кишечника следует посетить проктолога для диагностики заболевания. Во время посещения специалиста необходимо в полной мере и подробно рассказать о своей проблеме и упомянуть о сопутствующей симптоматике.
Как правило, специалист назначит пациенту пройти ряд обследований, среди самых популярных и информационных методов диагностики выделяют:
- Ректоскопия – позволяет обнаружить патологии нижнего отдела кишечного тракта, назначается при болях в заднем проходе.
- Колоноскопия – назначают при болях в животе, обследование дает возможность выявить практически все изменения в кишечнике.
- Ирригоскопия – используется для диагностики опухолей и прочих поражений, путем введения специального вещества и рентгеновского снимка.
- Гастродуоденоскопия – используется для обследования желудка и кишечника, и забора слизистой для биопсии с целью выявить наличие раковых клеток.
- Лапароскопия или полостная операция – представляет собой разрез брюшной полости для забора жидкости, слизистой и прочих составляющих для обследования. Также этот метод диагностики позволяет дополнительно вылечить имеющееся заболевание. Используется только после обнаружения подозрительных участков.
Кровь на туалетной бумаге – это опасный признак развития заболевания, которое может доставить больному много хлопот или привести к осложнениям. Не следует медлить с диагностикой, поскольку подобные промедления могут привести к летальному исходу.
Кровь при запоре
Застойность каловых масс, а если говорить простым языком, запоры, по механике развития разделяются на три основных вида:
- Дискинетический. Проявление возникает на фоне функциональных сбоев работы кишечника.
- Алиментарный. Отрицательная реакция организма по отношению к дефициту влаги в организме. Причиной развития запора чаще всего стает неправильная работа почек.
- Механический. Возникает в процессе нарушений передвижения каловых масс по органам пищеварения.
Цвет кровяных выделений при ректальных кровотечениях помогает визуально сделать первичные выводы относительно участков ЖКТ, где возможно произошло повреждение.
Причины явления
Самыми безопасными причинами присутствия кровяных выделений при запорах является механическое повреждение стенок органов ЖКТ на момент продвижения к анальному отверстию в виде царапин отвердевшими каловыми массами, инородными частицами, которые в них могут присутствовать и как результат действий самого пациента (попытка спровоцировать позывы) в момент дефекации. Все остальные факторы, провоцирующие запоры возникают по следующим причинам.
Патологии
- Колит. Причиной появления крови является последствия воспалительных процессов, спровоцированных попаданием в организм инфекции, побочные действия других лекарств (антибиотиков) или неправильный способ лечения органов ЖКТ.
- Трещины в зоне анального отверстия. Данный вид повреждений может возникнуть как в виде последствий продвижений отвердевших каловых масс, с нанесением микротравм, так и как негативный результат попытки искусственно спровоцировать самим пациентом процесс дефекации путем создания необходимого давления. Появлению трещин в этой зоне может способствовать развитие проктологических заболеваний.
- Язва. Причиной кровяных выделений является присутствие ран на стенках органов ЖКТ.
- Онкологические заболевания. Новообразования в момент роста формируют новые метастазы, создавая ряд негативных проявлений в виде симптомов, схожих с болезнями органов желудочно-кишечного тракта: появление рвоты, сбои в работе пищеварения, различная по интенсивности боль.
- Полипы. Данный вид образований затрудняет проходимость масс по полым органам из-за уменьшения просвета, помимо присутствия крови в кале имеются фрагменты слизи и гноя.
- Геморрой. Проктологическая болезнь, проявляющаяся в виде геморроидальных узлов, трещин и других повреждений на прямой кишке и вокруг анального кольца. Причина кровяных выделений заключается в склонности к росту образований, с последующим выпадением геморроидальных уплотнений и нарушением их целостности.
Инфекции ЖКТ
Инфекционные заболевания также могут стать причиной застоя каловых масс.
- Дизентерия, заболевание, которое провоцирует Shigella бактерия, поселяющаяся в толстом кишечнике, с последующим поражением нижних отделов органа.
- Белантидиаз, амебиаз. Протозойная инфекция, возникающая на фоне активности простейших инфекционных микроорганизмов.
На фоне поражений органов пищеварения уплотненные каловые массы, продвигаясь, могут разрушить целостность органов при выходе их наружу.
Определение причин по симптомам
Запоры возникают по разным причинам и для того, чтобы определить фактор, спровоцировавший присутствие крови в кале, специалисты изучают общую симптоматику, которая помогает объективно выяснить природу появления застоя каловых масс. Одним из таких проявлений является цвет кровяных выделений, их окрас помогает с высокой точностью указать, какой из органов ЖКТ является пострадавшим.
Алая кровь при запоре
Присутствие, при дефекации отдельно от каловой массой, алой крови, говорит о том, что разрушение произошло на участке сигмовидной, или прямой кишки, в непосредственной близости с анусом. Когда присутствует кровь бордового цвета, это говорит что, скорее всего, имеются эрозийные разрушения на стенках толстой кишки.
Присутствие ярко-алой крови в больших количествах при испражнениях на фоне длительных запоров указывает на присутствии язвенных заболеваний. Изредка, при таких заболеваниях, она, попадая в кишечник, может смешиваться с каловыми массами, и проявление становится малозаметным.
Проявление крови яркой, но в небольшом количестве, при ранее диагностируемом геморрое, указывает на присутствие внутренних разрушений целостности геморроидальных узлов в непосредственной близости к анальному отверстию.
Во время запора кал с кровью
При условии, что у человека отсутствуют заболевания системы желудочно-кишечного тракта и не наблюдаются проблемы в работе системы пищеварения, причиной присутствия крови, в каловых массах являются микротравмы. При движении отвердевших каловых масс и присутствия в них частичек не перетравленной пищи, могут спровоцировать появление царапин и других травм, вызывающие разрушение поверхности органов ЖКТ.
Присутствие запора в совокупности с другими симптомами, прямой повод для посещения проктолога с целью диагностирования проблемы.
Слизь с кровью
Присутствие в кале некоторого количества слизи есть нормальное физиологическое явление. Проблема заключается в присутствии лейкоцитов и эпителиальных клеток, напоминающих по консистенции желейную массу. Ситуации, когда количество слизи увеличивается и при этом в ней явственно наблюдается кровь и другие вещества, могут говорить о следующих проблемах:
- Появление и развитие полипов. Увеличение слизи объясняется как своеобразная реакция организма на появление новообразований и воспалений.
- СРК. Наиболее безопасный формат, при которых увеличивается объем желеобразного вещества.
- Дивертикулит. Патология, которой характерны новообразования грыжеподобных наростов.
Специальные исследования позволяют практически сразу, с высокой точностью, определить истинную причину симптоматики.
Сгусток крови в стуле
Присутствие инфекции может спровоцировать не только запор, но и появление в кале при испражнениях сгустков крови. Сходство развития формируется на фоне не одного, а одновременно нескольких инфекционных заболеваний, которые лечат в стационарных условиях при помощи антибактериальных препаратов.
Другой причиной, которая объясняет присутствие кровяных сгустков в кале, является развитие терминального илеита (болезнь Корна). К заболеванию нужно относиться со всей серьезностью, так как не лечение проявлений и симптомов может вызвать серьезные последствия по отношению к человеческому организму.
Самым неприятным и сложным по лечению является онкологические заболевания поражающие районы кишечника. Здесь также могут наблюдаться в кале сгустки крови, причем их количество и формат может говорить о стадии, на которой находится заболевание.
Когда надо обратиться к врачу
Любые изменения в работе органов ЖКТ, особенно если они имеют постоянный характер по проявлениям, требуют диагностирования, которые проводятся в медицинских учреждениях. Опытный специалист (проктолог или колопроктолог) способен определить истинную причину появления каловых застоев и дать объяснение присутствию в них кровянистых тел, гнойных образований и слизи с помощью сдачи анализов.
Дополнительными методами диагностирования в виде УЗИ, ректороманоскопии, биопсии, колоноскопии кишечника и рентгенографии пользуются в случае, если более простые виды исследований не объяснили причину присутствия в кале крови.
Диагностирование в условиях стационара
Сложностей с определением причин, почему во время дефекации при запоре присутствует кровь, методом диагностирования анализов, нет практически никаких.
Специалисты, проведя исследования, настаивают на необходимости проведения дифференциальной проверки.
Противопоказанием к данному виду исследование является присутствие в прямой кишке свища или на фоне трещины, образовавшейся на фоне инфекции (туберкулез, сифилис).
Диагностируя причину присутствия крови в каловых массах, проводятся следующие мероприятия:
- Собираются данные относительно протекания патологии, характер проявлений ее, длительность и попутные симптомы.
- Проводится наружное исследование.
- Сдача анализов: кал, кровь, моча.
- Рентгеноскопия органов ЖКТ, УЗИ.
- Ректоскопия.
При необходимости назначается колоноскопия, способ исследований построен на принципе ректоскопии, но с более углубленными методами обследования органов ЖКТ.
Особенности кровотечений у различных категорий
Специалисты, независимо от того, у какой из категории пациентов проявляются запоры с присутствием в каловых массах крови, слизи и гнойных выделений советуют, не затягивая ситуацию, обращаться за помощью в медицинские учреждения.
Запор является предвестником многих заболеваний органов пищеварения и ЖКТ и, начиная с детского возраста, не правильное диагностирование и самолечение может спровоцировать развитие большинства серьезных и трудноизлечимых болезней.
При лечении кровотечений специалисты выделяют две категории пациентов, с которыми возникают некоторые сложности: маленькие дети и женщины в положении. В обоих случаях применение многих медикаментозных веществ запрещено по той, или иной причине, это же правило касается относительно категории пациентов, у которых имеется ряд других заболеваний.
Кровь при запоре при беременности
Патологические изменения, происходящие с женским организмом на период вынашивания плода, создают будущим мамочкам множество дополнительных проблем. Одним из таких неудобств является изменение консистенции фекалий из нормальных в овечий стул, и присутствие в них при испражнении частиц крови. Что может объяснить причину кровотечений при запорах у беременных женщин:
- Анальные трещины. После акта дефекации в кале присутствует небольшое количество прожилков крови алого окраса.
- Проктологические заболевания. Самым распространенным является геморрой, в этом случае проявление является чисто женским фактором на фоне гормональных сбоев, происходящих в организме, отражающихся в застое циркуляции крови органов малого таза.
- Проктит. Симптом развивается на фоне воспалительных процессов.
- Полипы. Сила кровотечения зависит от места расположения и размеров новообразований.
- Заболевания органов ЖКТ: колиты, язвы желудка и 12-перстной кишки.
Кровь в стуле при запоре у ребенка
Опасностью запоров у деток является накапливание в каловых массах веществ, которые могут привести к токсикозу детского организма.
Ребенок, часто не ставя в известность родителей при походе в туалет тужиться, провоцируя освобождение, что приводит к механическим разрушениям ануса: появлению трещин.
Для детей специалисты выделяют две категории запоров, объясняющих присутствие в кале крови:
- Органические. Причиной запора являются дефекты отделов органов ЖКТ или анатомическими особенностями кишечника. Данный вид запоров явственно наблюдается с первых дней жизни ребенка.
- Функциональные. Различные нарушения, связанные с выбором продуктов питания, отсутствие режима и диет, малый объем выпиваемой жидкости и ряд других проблем, например, дисбактериоз кишечника, создают необходимые условия для образования запоров.
Основы лечения запоров
Неудобства и дискомфорт, которые создают запоры, требуют диагностирования и лечения симптома. Существует два вида лечения запора:
- С помощью медикаментозных препаратов.
- Народные средства.
В обоих случаях специалисты советуют не запускать проблему, не пускать ее на самотек и что самое главное, найти логическое объяснение с помощью диагностирования. Как правильно лечить запоры и что является основой профилактических действий:
- Соблюдение режима питания. Приучая организм принимать пищу в одно и то же время, органы ЖКТ в определенное время готовы вырабатывать нужное количество ферментов для пищеварения.
- Соблюдение питьевого режима. Любые напитки, включая соки, морс, компоты из свежих фруктов и сухофруктов способствуют размягчению каловых масс, с последующим их выводом естественным путем.
- Правильный подбор продуктов питания. Особое внимание уделяется растительным жирам, фруктам и овощам.
- Правильный образ жизни. Малоподвижный образ жизни и трудовой деятельности, повышенная масса тела, требуют видоизменять привычки несложными физическими упражнениями или активными видами отдыха.
Медикаментами
Медикаментозных веществ, которые предлагаются фармацевтами для лечения запоров и их последствий, на сегодняшнее время огромное количество. По механике воздействия медицинские препараты делят на 4 категории:
- Раздражающего действия. Стимулируя рецепторы, усиливается работа перистальтики. Предельное время действия 12 часов, наиболее популярными препаратами являются: Трава Сенна, Сенадексин, Дульколакс, Гутталакс, Кора Крушины, Регулакс, Бисакодил.
- Осмотические. Механика действия построена на усилении осматического давления в органах ЖКТ: сульфат натрия, цитрат натрия, карловарская соль, сернокислая магнезия.
- Наполнители. Попадая внутрь, препарат разбухает, впитывая в себя влагу помогает увеличить и размягчить каловые массы. Представителями медикаментов из этой категории являются: Мукофальк, льняное масло, пшеничные отруби, целлюлоза.
- Пребиотики. Способствуют удержанию влаги, увеличивают объем каловых масс, помогают вывести токсины. Самыми популярными являются Экспортал и Дюфалак.
Все препараты должны назначаться врачом, так как существует ряд причин, при которых не рекомендуется прием тех, или других лечебных веществ.
Народными средствами
Медики не отрицают, что среди народных рецептов имеется множество таких, которые не уступают по эффекту воздействия при лечении запоров, но в отличие от медикаментозных веществ практически не имеют побочных действий.
- Чистотел + молочный квас. На стакан мелко резаной травы потребуется ½ часть стакана сахара на 3 л сыворотки. Квас настаивают 12 дней, сцеживают и прячут в холодное место. Принимается 2 раза в день, по 100 мл за один прием.
- Ревень. Используется корневая система, которая промывается, дробиться, высушивается и измельчается в порошок. Принимают по 2 г вещества два раза в день.
- Чернослив, сливы. В любом виде.
- Рябина. Ягоды укладывают в стеклянную банку, смешивая с сахаром. На 1 л плодов рябины стакан сахара. Банка должна стоять в теплом месте, до того момента, пока смесь не начнет бродить, а после того, как это произошло, сок можно использовать как слабительное вещество.
Профилактические меры
Чтобы избежать неприятного воздействия от запоров врачи советуют использовать следующие процедуры:
- Клизму. Процедуру нельзя использовать часто, а только в тех случаях, когда реально существует угроза образования каловых масс.
- Увеличение суточного объема выпиваемой жидкости.
- Специальная диета. Выбирается формат продуктов питания, которые помогают смягчать каловые массы и способствуют их выводу.
- Смена малоподвижного образа жизни на активный.
- Искоренение вредных привычек.
- Периодическое обследование в медучреждениях с целью выявления заболеваний органов ЖКТ.
Причины появления крови при запоре и методы лечения
Главная страница Запор
Еда всухомятку, низкая двигательная активность у взрослых людей приводит к запорам. В одних явление наблюдается на протяжении короткого времени и самостоятельно проходит, в других — переходит в хронический процесс. Если после запора кровь появляется на коже или в кале, это повод обратиться к врачу.
Причины появления крови при запоре
Кровотечение из заднего прохода не возникает на ровном месте. Физиологический стул человека не должен содержать крови, гноя, непереваренных продуктов, патологических примесей.
Главная причина возникновения заболевания — нарушение прохождения каловых масс по кишечнику.
Отсутствие в рационе сырых овощей, фруктов, клетчатки, содержащейся в черном хлебе, крупах приводит к ослаблению кишечной перистальтики.
Современное общество питается легкими углеводами, животными жирами, бутербродами, гамбургерами, чизбургерами на ходу, продукты не запускают естественные процессы движения. Картину дополняет употребление малого количества воды, размягчающей структуру кала.
Толстая кишка становится ленивой, кал не продвигается по тракту и скапливается внутри. Пищевые массы затвердевают, ранят слизистую оболочку. При походе в туалет больной замечает кровь в кале при запоре.
Разные проктологические болезни начинаются с длительных проблем с дефекацией с кровью.
О каких заболеваниях может свидетельствовать
При запоре кровь из заднего прохода наблюдается при кровотечениях из отделов ЖКТ. Чем ближе повреждение к анусу, тем цвет кровяных какашек светлее. Если кровоточат верхние отделы кишечника или желудок, кровь будет ярко-красного цвета, если нижележащие – темная.
Кровотечение из язвенных дефектов желудка окрашивают опорожнения в черный цвет и называются меленой. Состояние требует безотлагательной помощи врача. Сочетание симптомов потери веса за короткий промежуток времени и наличие алой жидкости в кале свидетельствует об онкологии.
Кровь при запоре сопровождает проктологические заболевания, но встречаются другие причины. К типичным болезням, проявляющимися данной симптоматикой, относятся:
| Дизентерия | Инфекционная болезнь, возникающая при заражении бактериями Shigella. Микроорганизмы колонизируют нижние отделы толстого кишечника, активно размножаются. Выходят раздражающие продукты жизнедеятельности, вызывают патологические симптомы. Боль в животе схваткообразного, тянущего характера, перед актом дефекации больной чувствует сильные боли в прямой кишке. Стул — частый, жидкий, его называют ректальный плевок, содержит слизь вперемешку с алыми вкраплениями. Общее состояние пациента ухудшается интоксикационным синдромом (повышенная температура тела, озноб, сильная слабость, артралгии, миалгии). |
| Амебиаз | Вызывается простейшими микроорганизмами — амебами. Несоблюдение правил личной гигиены, употребление грязных продуктов приводят к заболеванию. Проявляется жидким стулом, с наличием гноя, слизи, сгустков крови. Без лечения вскорости переходит в хронический процесс с образованием язв. |
| Балантидиаз | Вызывается простейшими балантидиями. Клиническая картина аналогична предыдущей, симптомы интоксикации могут отсутствовать. |
| Геморрой | Хроническое заболевание, преследующие малоподвижных людей, возникает во время беременности. В основе патогенеза — воспаление геморроидальных вен, которые увеличиваются, образуют узлы. |
| Тромбоз и кровотечение | Осложнения патологического состояния. |
| Колит | Воспалительная кишечная патология, провоцируют бактерии и длительный прием антибактериальных препаратов. Запущенные случаи приводят к образованию язв, трещин. |
| Полипы | Специфические наросты на слизистой кишки. Клиническая картина представлена зудом, тенезмами. Человек может не догадываться о существовании полипов. Заболевание протекает с единственной жалобой — задержка испражнений. |
| Дивертикул | Сопровождается запорами. При обострении заболевания в стуле появляется алый цвет, повышается температура тела. |
Язвенная болезнь желудка и двенадцатиперстной кишки осложняется кровотечением.
Злокачественные, доброкачественные опухоли перекрывают кишечный просвет, приводят к запорам.
У грудничков прожилки крови в кале появляются при искусственном вскармливании. Ребенок беспокойный, плохо кушает. Обязательно обратитесь к педиатру с целью изменения смеси.
Бывают случаи, что человек, страдающий запорами, чрезмерно тужиться в туалете, потом резко появляется кровь на туалетной бумаге. Ситуацию можно пролечить слабительными, препаратами, усиливающими перистальтику.
Инфекционные болезни требуют консультации специалиста и госпитализации, они зачастую заразные, вызывают обезвоживание организма и без регидратационной терапии не обойтись.
Где наблюдается кровь
Сходить в туалет без проблем — естественное желание. Пациенты чувствуют себя неполноценными по причине постоянных запоров. Боятся, стесняются обращаться к врачам с проблемой.
Проведенная вовремя диагностика предупреждает последствия. Выделение крови со стулом — угрожающий симптом, требующий неотложных действий.
Патологические примеси могут наблюдаться в кале или на стенке анального отверстия.
В кале
Дифференцировать заболеваний можно по времени появления алых опорожнений. При геморрое кровь в кале появляется в начале акта дефекации, после запора наблюдается боль в области ануса, выпадение геморроидальных узлов.
Тонкая полоска крови на кале после испражнения наблюдается при трещине прямой кишки. Перед актом дефекации больной чувствует сильные болезненные ощущения. Кровь не смешивается с испражнениями. Болями в животе сопровождаются опухоли, инфекционные заболевания, острый колит.
Сгустки представляют собой загустевшую лимфу, темно-красного цвета. Наблюдаются при тромбозах геморроидальных узлах, связаны с физическими нагрузками.
После испражнений кровь может потечь струйками. Когда отсутствует на кале, а появляется на туалетной бумаге или унитазе, тогда следует искать причину в толстой кишке.
Симптомы головокружения, немотивированной головной боли свидетельствуют о значительной потере жидкости, требуют неотложной госпитализации.
На коже анального прохода
Микродефекты в анальной области возникают при длительном запоре, анальном сексе, травмах, туберкулезе, венерических заболеваниях. К типичным симптомам относится боль после акта дефекации и наличие полоски на неизмененном кале. Осмотр поможет выявить трещину без дополнительных методов исследования.
Диагностика кровотечения
Запоры требуют тщательного обследования и постановки диагноза, чтобы не пропустить серьезную патологию. К распространенным методам исследования относятся:
- общеклинические анализы (ОАК, ОАМ, глюкоза крови);
- копрограмма, кал на скрытую кровь;
- пальцевое исследование прямой кишки;
- ФГДС, колоноскопия;
- рентгенологическое исследование с введением контраста;
- консультация проктолога, хирурга.
Не откладывайте визит к врачу в долгий ящик, не запускайте патологию. Своевременно обратиться к специалисту — значит обезопаситься от тяжелых последствий. Загрузка …
Методы лечения
Лечить выделения из прямой кишки нужно после выявления первостепенного неблагоприятного фактора (бактерий, тяжелой физической нагрузки, нарушения кровообращения, язвенных дефектов). Лечебные мероприятия:
- Обильное питье (чистая вода, чай с лимоном, компоты из сухофруктов). Пить 1,5-2 л жидкости в день.
- Диетическое питание: употребление черносливов, кисломолочных продуктов, свеклы. Исключить из рациона шоколадные, мучные изделия, алкогольные напитки.
- Гомеопатические слабительные препараты: Мукофальк, Сенаде, Дюфалак.
- Пробиотики для нормализации кишечной микрофлоры (Энтерожермина, Линекс, Био Гая).
- Ректальные свечи с кровоостанавливающими свойствами — Натальсид, Проктозан.
- Обезболивающие на основе лидокаина и преднизолона — Ауробин, Нефлуан.
- Контактные проносные (Сенаде, сульфат магния).
- Вазелиновое и касторовое масло размягчают каловые массы.
- На кровотечении следует действовать комплексно — примите таблетки Этамзилата или Дицинона.
- Склеротомия и хирургические операции при неэффективности лечебных мероприятий.
- При трещине назначают слабительные, обезболивающие препараты и мази с нитроглицерином.
- К домашним методам борьбы с запорами и кровотечением относятся отвары коры дуба, цветков ромашки.
Возможные осложнения
- Колит — вторичное заболевание на фоне постоянного раздражения кишечника.
- Воспалительные процессы прямой, сигмовидной кишок.
- Рефлюкс-энтерит. Застой кала в толстом кишечнике приводит к забрасыванию пищи назад в тонкую кишку.
- Запоры приводят к возникновению геморроидальных узлов.
- Каловые язвы, камни у пожилых людей.
- Острая/хроническая кишечная непроходимость.
- Геморрагический шок.
Кровь при запорах может быть симптомом заболеваний.
Употребление фастфуда, небольшого количества жидкости приводит к застою каловых масс, воспалению кишечника.
Статья была одобрена и проверена редакцией сайтаСсылка на основную публикацию
Рейтинг статьи:
(1